Qu’est-ce que l’urolithiase ?
C’est une affection urinaire caractérisée par la présence de cristaux ou de calculs dans les voies urinaires. Les cristaux sont présents dans la vessie et éventuellement dans l’urètre, les calculs peuvent se localiser sur l’ensemble du tractus urinaire : reins, uretères, vessie, urètre.Quels sont les caractères de l’urine chez le cobaye ?
| Volume des urines émises | 20-25 ml/24 heures |
| Densité moyenne | 1,015 |
| limites (réfractomètre) | 1,005-1,050 |
| limites (bandelette réactive) | 1,000-1,025 |
| pH | 7,5-8,5 |
| Couleur | variable selon l’alimentation, trouble et laiteuse |
| Sucre | traces |
| Protéines | 5,25 g/litre d’urine |
| Albumine | traces |
| Cristaux | surtout des oxalates de calcium (monohydrate et dihydrate) plus rarement des cristaux de calcite (carbonate de calcium),phosphates tricalciques, phosphates ammoniaco-magnésiens (PAM, struvite) |
| Cellules épithéliales | absentes ou rares |
| Cylindres urinaires | absents ou rares |
| Bactéries | absentes ou rares |
| Leucocytes et hématies | occasionnels |
| Parasites éventuels | kystes de Klossiela sp. |
A quoi est-elle due ?
L’urolithiase est favorisée chez le cochon d’Inde par un pH urinaire très alcalin et une haute teneur des urines en minéraux L’urolithiase est la cause ou la conséquence d’une cystite bactérienne (surtout due à Streptococcus pyogenes, mais aussi à des coliformes fecaux dont Escherichia coli, Proteus mirabilis, ainsi qu’à des staphylocoques) Les cystites sont les inflammations de la vessie. Elles peuvent être d’origine bactérienne, mais également d’origine obstructive. On distingue en effet chez le cobaye :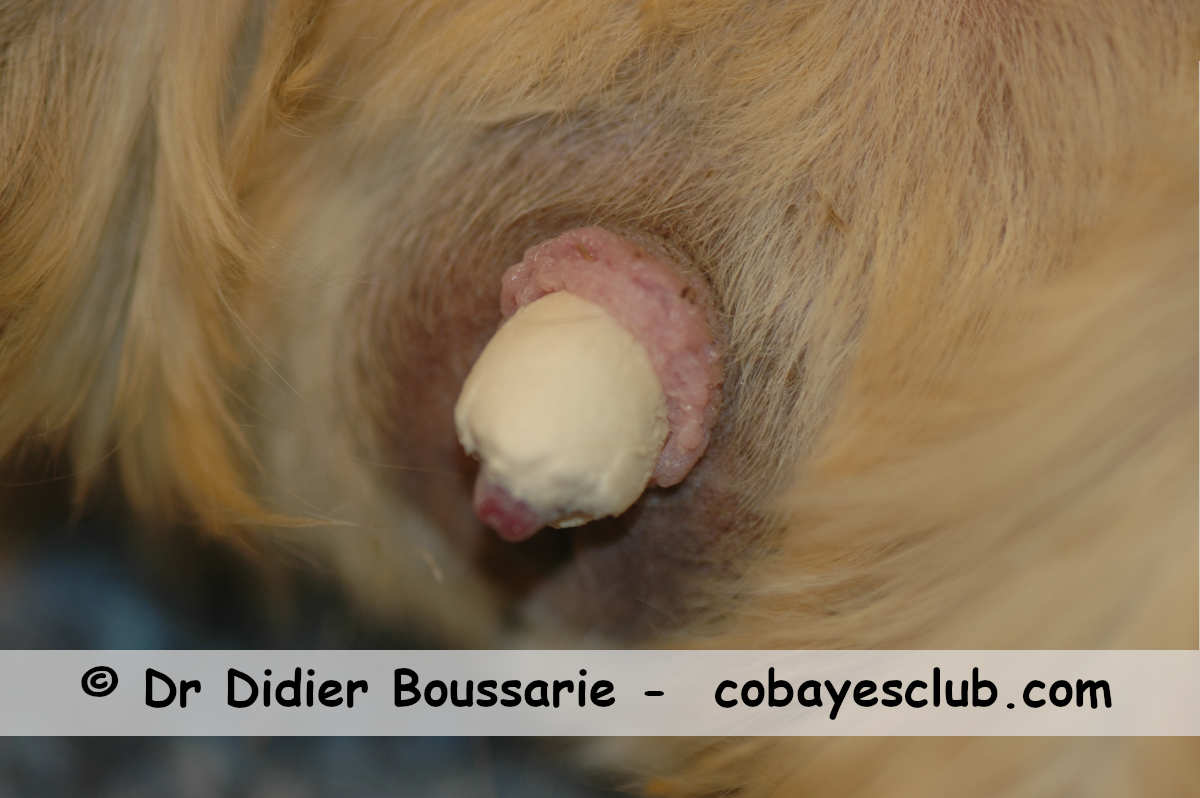
Bouchon urétral de sable urinaire aggloméré obstruant l'extrémité du pénis.
Les cystites bactériennes
Les facteurs prédisposants sont représentés par :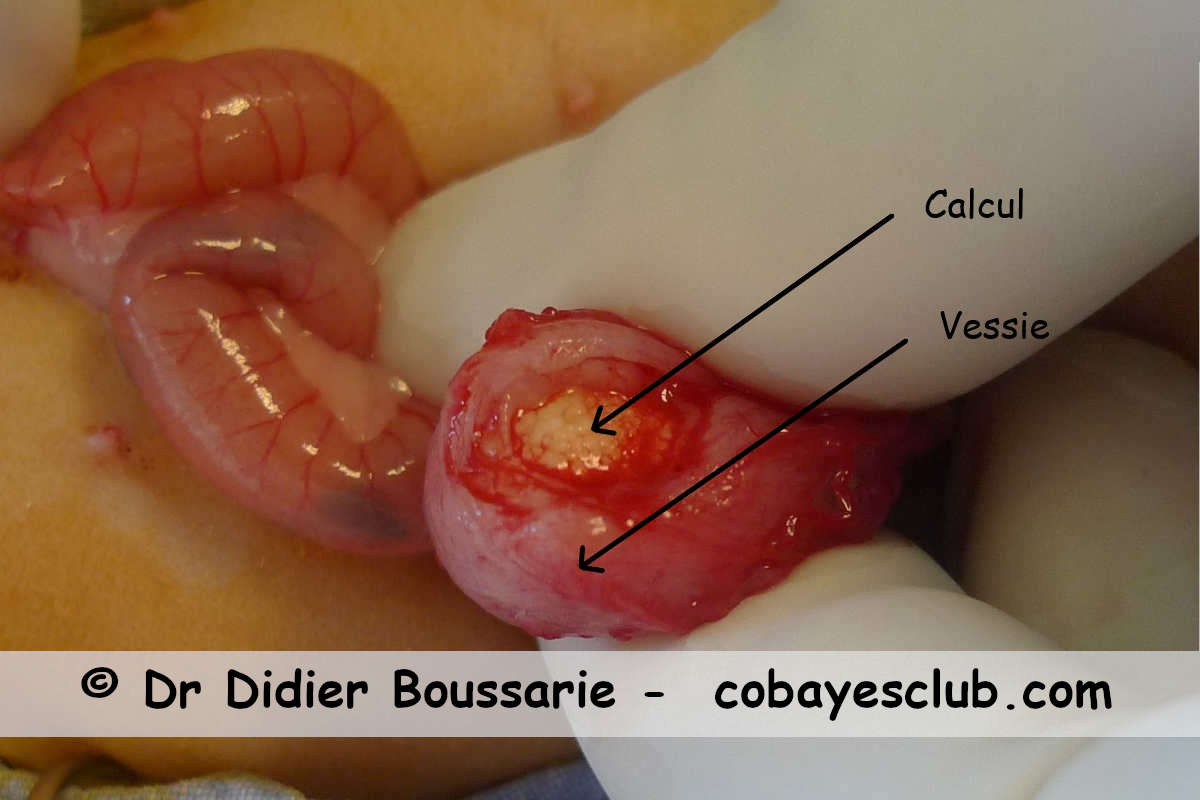
Cystotomie sur un cobaye présentant un gros calcul vésical. La paroi vésicale est incisée avant extraction du calcul.
les cystites obstructives :
Une urolithiase peut être la cause de cystite par un effet irritatif provoqué par les cristaux ou les calculs La présence de cristaux d’oxalate, de calcite ou de phosphates ammoniaco-magnésiens est physiologique chez le cobaye. Cette présence est modérée dans les conditions physiologiques et elle ne génère pas d’infection et pas de douleur particulière à la miction. Des calculs peuvent se former en cas d’insuffisance d’abreuvement ou d’un excès de calcium alimentaire (en pratique un excès de luzerne, de granulés ou de compléments minéralo-vitaminés) Les calculs sont surtout fréquents chez les femelles de plus de 3 ans, mais ils peuvent tout aussi bien se rencontrer chez les mâles ou chez les femelles plus jeunes à partir de 2 ans.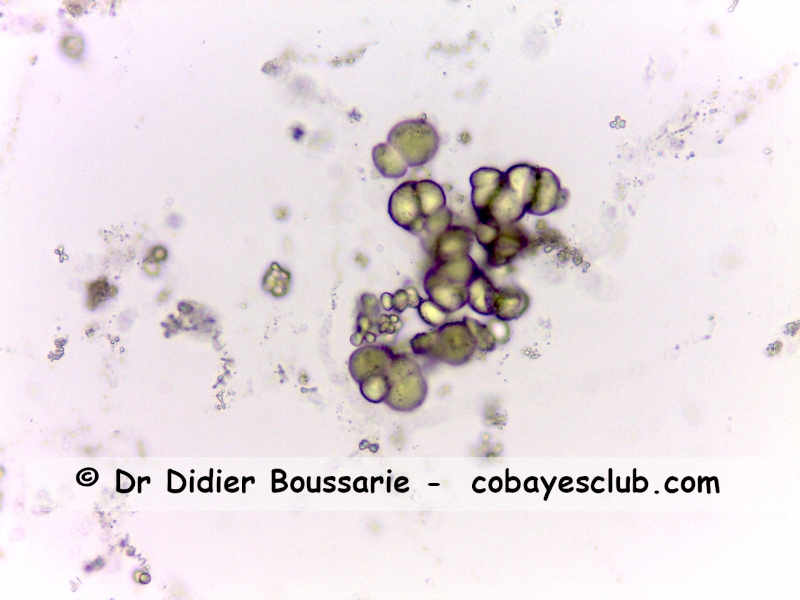
Cristaux d'oxalates de calcium anhydre et monohydrate. Ces cristaux ont tendance à fusionner deux par deux ou en groupes plus compacts.
Quels sont les signes cliniques qui doivent alerter ?
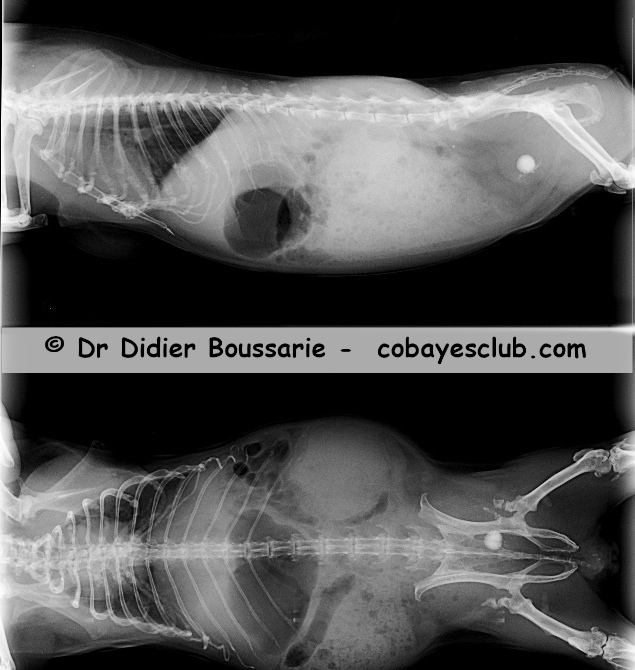
Cobaye 5 ans : calcul vésical associé à un état de calcinose généralisée (sternum, jonctions chondro-costales, articulations de la hanche et du grasset)
Pourquoi les urines de mon cochon d'Inde sont-elles blanches ?
Il peut il y avoir deux causes :Comment assurer le diagnostic ?
Le diagnostic est réalisé par le vétérinaire traitant- examen général du cobaye : contrôle du poids, prise de la température, auscultation,…
- examen des urines : mesure de la densité urinaire, mesure du pH, des protéines urinaires, recherche de sang, de sucre, de nitrites, de leucocytes
- examen des cristaux au microscope
- les oxalates, les plus fréquents, se présentent sous deux aspects : les monohydrates ont une forme d’haltères (ou d’osselets), les dihydrates un aspect d’enveloppe ou de petite pyramide très aplatie
- les carbonates ont un aspect variable selon leur taille. Les petits cristaux sont ronds, ovoïdes, ou bilobés ou en haltères (confusion possible avec les oxalates monohydrates, la différenciation ne peut se faire que par diffractométrie). Les grands sont sphéroïdes, de couleur brun-jaune, avec des striations radiales.
- les struvites (PAM) ont un aspect de couvercles de cercueils
- radiographies abdominales (de préférence numériques) pour visualiser les voies urinaires : les cristaux et les calculs sont tous radio-opaques. Ils se localisent surtout dans la vessie et l’urètre, plus rarement dans les reins, les uretères, le vagin, les vésicules séminales
- échographie des reins et des uretères : elle permet de mettre en évidence les déformations rénales, les calculs de la cavité pyélique (cavité au centre du rein), les lésions d’hydronéphrose (distension du rein par du liquide urinaire) ou d’hydro-uretère (distenstion de l’uretère par de l’urine). Par contre, elle ne donne pas une vue d’ensemble du tractus urinaire ou de lésions éventuelles de calcinose. De bonnes radiographies sont préférables en première intention à une échographie.
- par d’autres examens plus sophistiqués : scanner (uroscan), résonnance magnétique, urographie intraveineuse
Quel est le traitement ?
Traitement chirurgical
Cystotomie sur un cobaye présentant un gros calcul vésical. La paroi vésicale est incisée avant extraction du calcul. Il est indispensable d’établir un bilan de santé global avant d’intervenir chirurgicalement sur des calculs:Traitement médical
Ce traitement permet deIl faut impérativement et avant toute chose revoir l’alimentation :
Quels sont les legumes / verdure à privilégier ?
D'une façons générale, les légumes riches en eau : tout d'abord courgette et concombre mais aussi salades, endives ( 2 à 3 fois par semaines en quantité modérée. ) , céleri branche, aubergine, fenouil, pissenlit, herbe, ... A compléter avec les légumes nutritifs et un peu de flocons d'avoine. Il faut éviter les légumes ou plantes riches en oxalates, très riches en calcium, ou avec un mauvais rapport phosphocalcique .Teneur en calcium des principales eaux minérales disponibles dans le commerce.
Les eaux très riches en calcium (Vittel et surtout Hépar) sont déconseillées. Les eaux à faible teneur en calcium (Volvic et surtout Mont Roucous) sont à privilégier.| Eau minérale | Teneur en calcium en mg/Litre |
|---|---|
| Volvic | 10 |
| Evian | 78 |
| Perrier | 150 |
| Eau de la ville | 30 à 120 |
| Badoit | 190 |
| Vittel | 203,80 |
| Contrexéville | 451 |
| Hépar | 600 |
| Cristalline | 39 à 67 |
| Mont Roucous | 1,2 |
Composition analytique en mg/l de l'eau Mont-Roucous
- Mont-Roucous 1 appartient au groupe des eaux très faiblement minéralisées.
- pH : 5,85
- Résidu sec à 180°C: 25 mg/l
| Éléments | Proportion en mg/l |
|---|---|
| Calcium (Ca2+) | 1,2 |
| Magnésium (Mg2+) | 0,2 |
| Sodium (Na+) | 5 |
| Potassium (K+) | 0,40 |
| Chlorures (Cl+) | 3,2 |
| Silice (SiO2+) | 3,2 |
| Sulfates (SO42-) | 3,30 |
| Hydrogénocarbonate (HCO3-) | 4,90 |
| Fluor (F-) | 0,28 |
| Nitrate (NO3-) | 2,30 |
Propriétés et composition analytique en mg/l de l'eau Cristaline
provenant de 22 sources différentes dont Sainte-Cécile et Sainte-Sophie. S'il y a des données communes à toutes les eaux (selon le site officiel, toutes les sources comportent des teneurs inférieures à 8 mg/l en nitrates et 180 mg/l en calcium), il y a aussi des variations dans la composition. Eaux de source produites à Cairanne
Compositions moyennes, en mg/l (selon étiquette - 2009 - de Cristaline)
provenant de 22 sources différentes dont Sainte-Cécile et Sainte-Sophie. S'il y a des données communes à toutes les eaux (selon le site officiel, toutes les sources comportent des teneurs inférieures à 8 mg/l en nitrates et 180 mg/l en calcium), il y a aussi des variations dans la composition. Eaux de source produites à Cairanne
Compositions moyennes, en mg/l (selon étiquette - 2009 - de Cristaline)
| Eau de source | Sainte-Cécile | Sainte-Sophie |
|---|---|---|
| Dates de l’autorisation préfectorale | 6 avril 1987 / 31 mai 2002 / 6 février 2007 | 20-nov-01 |
| Calcium | 39 | 67 |
| Magnésium | 25 | 26 |
| Sodium | 19 | 84 |
| Potassium | 1,5 | 20 |
| Fluorures | < 0,3 | 0.9 |
| Hydrogénocarbonates | 290 | 473 |
| Sulfates | 5 | 61 |
| Chlorures | 4 | 32 |
| Nitrates | < 2 | < 2 |
| Résidu sec à 180 °C | 270 | 564 |
| pH | 7,7 | 7,4 |
| « Convient pour la préparation des aliments des nourrissons » | Oui | Non renseigné (étiquette 2010) |
Une solution d’avenir ?
Oxylobacter formigenes :
Cette bactérie entéritique, qui vit dans le tube digestif de certains d'entre nous, utilise les oxalates. Elle consomme l'oxalate pour sa croissance et en limiterait l'absorption par le tube digestif et favoriserait sa sécrétion digestive. Une étude américaine chez l’homme vient de montrer que sa présence dans les selles est associée à une diminution de 70% du risque de lithiase oxalique récidivante. L'étude ne permet pas de donner une explication claire à la diminution du risque. Néanmoins cette étude donne un réel espoir pour les humains lithiasiques récidivants, mais aussi pour les cobayes. La prise de probiotiques contenant Oxylobacter formigenes pourrait peut-être diminuer le risque de récidive. Nous attendons avec impatience l'étude randomisée* en double aveugle qui ne va pas manquer d'être réalisée. Il s'agit d'une stratégie originale pour diminuer le risque lithiasique. * Une étude randomisée est une étude expérimentale dans laquelle un traitement est comparé à un autre traitement ou à un placebo (médication dénuée d’effet thérapeutique)La phytothérapie : une prévention efficace des problèmes urinaires
La phytothérapie est aussi d’une aide très précieuse pour éviter les récidives. On l’utilise en EPS (extraits de plantes standardisées, laboratoire Wamine) sous forme buvable ou en gélules.
La canneberge (appelée aussi Grande airelle rouge d’Amérique du Nord ou ataca, Vaccinum macrocarpon, F. Ericaeae).
Riche en vitamine C et antioxydante, elle contient également de la proanthocyanidine de type A qui possède des propriétés antiadhésives bactériennes, notamment vis à vis des colibacilles, au niveau de la paroi vésicale. C’est la phytothérapie de base dans le traitement des cystites et autres infections urinaires. Il ne faut pas supplémenter en vitamine C si on l’utilise en phytothérapie
La busserolle (raisin d’ours, Arctostaphylos uva-ursi, F. Ericaceae).
Ses glucosides (arbutine, méthylarbutine) ont des propriétés diurétiques, antiseptiques astringentes, antilithiasiques et antiphlogistiques. C’est un médicament de choix dans les urolithiases, les cystites. Cependant, elle est contre-indiquée dans l’insuffisance rénale et son utilisation ne doit pas être prolongée (2 à 3 semaines maximum) ou être prescrite en cures périodiques
La piloselle (Epervière piloselle, Hieracium pilosella, F. Asteraceae)
est un diurétique puissant. Elle contient des flavonoïdes (lutéoside) à action diurétique, des glucosides (ombélliférone) à propriété antibiotique, des acides phénols (acide caféique, acide chlorogénique) à action antibactérienne.
Le Tribule terrestre (Tribulus terrestris, croix de Malte, F. Zygophyllaceae).
Ses dérivés caféiques ont des propriétés diurétiques, éliminatrices et antilithiasiques antioxaliques. Ses saponosides stéroïdiennes (diosgénine) ont un effet anabolisant et ils contribuent à dilater les voies urinaires chez les cochons d’Inde mâles castrés.
La bruyère (Erica cinerea, F. Ericaceae).
Les flavonoïdes et les tannins contenus dans les fleurs possèdent des propriétés anti-inflammatoires et diurétiques. Elle agit en synergie avec la busserolle
Le chiendent (Elytrizia repens, F. Poaceae).
Son rhizome contient des polysaccharides (dont la trictine) et des fructosanes qui possèdent des propiétés anti-inflammatoires et diurétiques
Le bouleau (Betula pendula, F. Betulaceae).
Ses feuilles contiennent des flavonoïdes (dont l’hypéroside) qui facilitent l’élimination des chlorures et de l’acide urique et préviennent la formation de nouveaux calculs
La queue de cerise (Prunus cerasus, F. Rosaceae).
Le pédoncule du fruit contient des flavonoïdes et des sels de potassium à un effet diurétique marqué.
Les barbes de maïs (Zea mays, F. Poaceae)
Elles sont facilement disponibles dans les champs cultivés au moment de la formation des épis. Ce sont les styles des fleurs, c’est-à-dire la partie allongée du pistil entre l’ovaire et les stigmates. Les barbes sont utilisées séchées en tisanes ou décoctions. Elles ont des propriétés intéressantes dans les urolithiases : elles sont mucilagineuses (donc calmantes et adoucissantes), anti-inflammatoires et diurétiques.
* NB : la bruyère, le chiendent, le bouleau et la queue de cerise ne sont pas disponibles en EPS, mais en gélules ou comprimés disponibles en pharmacie
Là aussi, le vétérinaire sera seul juge pour la prescription du traitement.
